THYPOID (TIFUS ABDOMENALIS)
A. KONSEP TEORI
1. PENGERTIAN
Tifus Abdominalis (demam tifoid/enteric fever) adalah infeksi yang bersifat akut, yang
ditandai dengan bakteremia, perubahan pada sistem RES yang bersifat difus,
pembentukan mikroasbes dan ulserasi Nodus Peyer di distal ileum. Infeksi
ini tedapat pada saluran pencernaan
dengan gejala demam yang lebih dari satu minggu, gangguan pada saluran
pencernaan dan gangguan kesadaran (FKUI, 1985). Tifus abdominalis adalah infeksi yang
mengenai usus halus, disebarkan dari kotoran ke mulut melalui makanan dan air
minum yang tercemar dan sering timbul dalam wabah. (Markum, 1991). Penyakit ini
disebabkan oleh salmonella typhi atau
salmonella paratyphi A, B, atau C.
Penyakit ini mempunyai tanda-tanda khas berupa perjalanan yang cepat yang
berlangsung lebih kurang 3 minggu disertai dengan demam, toksemia,
gejala-gejala perut, pembesaran limpa dan erupsi kulit (Soedarto, 1996).
2.
PATOFISIOLOGIS
Penularan
salmonella thypi dapat ditularkan melalui berbagai cara, yang dikenal dengan 5
F yaitu Food (makanan), Fingers (jari tangan/kuku), Fomitus (muntah), Fly
(lalat), dan melalui Feses.
Pada fase
awal demam tifoid biasa ditemukan adanya gejala saluran nafas atas. Kemungkinan sebagian kuman masuk ke
dalam peredaran darah melalui
jaringan limfoid di faring. Pada tahap awal ini penderita sering mengeluh nyeri
telan karena kekeringan mukosa mulut. Lidah tampak kotor, tertutup lapisan putih sampai kecoklatan yang
merupakan sisa makanan, sel epitel mati, di tepi lidah kadang tampak hiperemesis dan tremor.
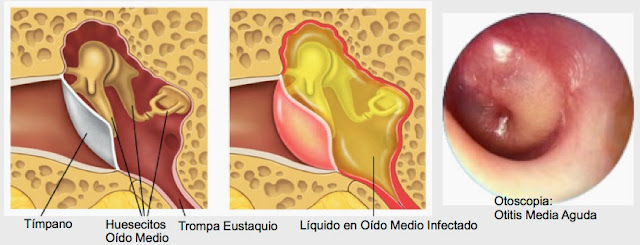
Bila terjadi infeksi dari nasofaring
melalui tuba
eustachi ke
telinga tengah dapat mengakibatkan Otitis
media.
Kuman
salmonella typhosa yang masuk kedalam
saluran cerna, bersama makanan dan minuman, sabagian besar akan mati oleh asam
lambung (HCL) dengan pH rendah dan sebagian ada yang lolos (hidup), kemudian
kuman masuk kedalam usus halus. Di usus halus terdapat dua mechanisme
pertahanan tubuh, yaitu motilitas dan flora normal usus. Penurunan motilitas
usus karena faktor obat-obatan atau faktor anatomis meningkatkan derajat
beratnya penyakit dan timbulnya komplikasi, serta memperpanjang keadaan karier
konvalesen. Flora normal usus berada pada lapisan mukus dan akan berkompetisi
untuk mendapatkan kebutuhan metabolik.
Di
usus halus, organisme ini dengan cepat mengivasi sel epitel dan tinggal di
lamina propia. Di lamina propia mikroorganisme melepaskan endotoksin, yaitu
suatu molekul lipopolisakarida yang terdapat pada permukaan luar dinding sel
berbagai pathogen usus.
Di
lamina propia organisme mengalami fagositosis dan beberapa berada di dalam sel
mononuclear. Mikroorganisme yang sudah berada di dalam sel mononuclear masuk ke
folikel limfoid intestine (Nodus peyer) dan
mengadakan multiplikasi. Selanjutnya sel yang sudah terinfeksi berjalan melalui
nodus limfe intestinal regional dan duktus thorasikus menuju sistem sirkulasi
sistemik dan menyebar serta menginfeksi sistem retikulo endothelial di hati dan
limpa. Mikro organisme mengalami penyaringan di hati dan limpa serta
berkembangbiak di kelenjar getah bening mesenterika dan juga kelenjar limfoid
intestinal. Sehingga kedua kelenjar ini
membesar dan melunak karena dipenuhi oleh fagosit. Kelainan patologis paling
penting pada demam tifoid disebabkan karena proliferasi sel endotel yang berasal
dari sel RES. Akumulasi sel-sel tersebut menyumbat pembuluh darah di daerah
tersebut menyebabkan nekrosis lokal dan kerusakan jaringan. Secara patologis di
dapatkan infiltrasi sel mononuklear, hyperplasia dan nekrosis lokal di hepar,
lien, sumsum tulang, nodus Peyer ileum terminal jejunum dan kelenjar limfe
mesenteric. Penderita mengalami hepatomegali, yaitu hepar menjadi hiperemesis,
lunak, kekuningan dan sedikit membesar. Secara mikroskopis terdapat infiltrasi
sel mononuklear di daerah portal dan terjadi nekrosis sentral. Splenomegali
disebabkan karena pembesaran yang bersifat lunak, kemerahan dan kongesti yang
berisi nodul tifoid.
Adanya
perubahan pada nodus Peyer menyebabkan penderitta mengalami gejala intestinal,
yaitu nyeri perut, diare, perdarahan dan perforasi. Diare merupakan gambaran
khas yang timbul pada minggu kedua. Karena respon imunologi yang terlibat dalam
pathogenesis demam tifoid adalah sel mononuklear maka keterlibatan sel PMN
hanya sedikit dan umumnya tidak terjadi pelepasan prostaglandin sehingga tidak
terjadi aktivasi adenil siklase.
Nyeri
perut pada demam tifoid dapat bersifat menyebar atau terlokalisir di kanan
bawah daerah ileum terminalis. Nyeri disebabkan karena mediator yang dihasilkan
pada proses inflamasi (histamine, bradikinin dan serotonin) merangsang ujung
saraf sehingga menimbulkan nyeri. Selaiin itu juga disebabkan oleh peregangan
kapsul yang membungkus hati dan limfa karena organ tersebut membesar.
Perdarahan
terjadi bila proses bila proses nekrosis mengenai lapisan mukosa dan submukosa
sehingga terjadi erosi pembuluh darah. Ulkus biasanya sembuh sendiri tanpa
meninggalkan jaringan parut, tetapi ulkus dapat menembus lapisan serosa
sehingga terjadi perforasi.Pada tahap ini tampak adanya distensi abdomen yang
di tandai dengan meteorismus atau timpani yang disebabkan oleh konstipasi dan
penumpukan tinja atau berkurangnya tonus lapisan otot intestinal lambung dan
teraba doughy pada palpasi dinding
perut. Pada kasus berat dapat tejadidegenerasi sel beberapa organ, seperti
ginjal, jantung dan paru-paru.
Gambaran
klinis yang khas pada demam tifoid merupakan interaksi antara Salmonella typhi dan Makrofag di hati,
limpa, kelenjar limfoid intestinal dan mesenterika. Makrofag dirangsang oleh
endotoksin untuk melepaskan produknya secara lokal menyebabkan nekrosis
intestine maupun sel hati dan secara sistemik menyebabkan gejala klinis tifoid.
Endotoksin yang dilepas dalam sistem sirkulasi berperan sebagai zat pirogen,
tetapi bila dilepas dan terkonsentrasi di suatu tempat akan bertindak sebagai
mediator pada proses inflamasi lokal. Beberapa penelitian melaporkan bahwa
pirogen endogen dapat mengakibatkan demam baik langsung maupun tidak langsung
dengan merangsang pelepasan sitokin dari sel fagosit.
Sitokin
yang dilepas oleh makrofag berhubungan dengan terjadinya respon imun seluler.
Beberapa macam sitokin, yaitu interleukin-1
(IL-1) dan tumor necrosing factor
beta (TNFa-b) mempunyai efek lokal pada endotel, lekosit dan fibroblast
maupun efek sistemik dengan merangsang terjadinya reaksi fase akut. Efek IL-1
dan TNF pada aktivasi endotel, yaitu dengan meningkatkan adhesi molekul,
sekresi sitokin dan growth factor,
produksi metabolit asam arakidonat (eikosanoid)
dan nitric oxide. TNF juga
menyebabkan terjadinya agregasi dan aktivasi neuttofil, pelepasan enzim
proteolitik dari sel mesenkim sehingga terjadi nekrosis jaringan. Selain efek lokal, IL-1 dan TNF
juga merangsang reaksi fase akut yang bersifat sistemik sebagai respon terhadap
infeksi, yaitu demam, letargi, penurunan nafsu makan, peningkatan sintesa
protein di hati, kaheksia, pelepasan neutrofil dari sumsum tulang ke sirkulasi
dan pelepasan hormone adenokortikotropik.
Tyfus
abdominalis disebabkan oleh salmonella
typhosa, basil gram negatif, bergerak dengan bulu getar, tidak berspora,
bakteri ini secara morfologi identik dengan Escherichia
coli. Walaupun pathogen kuat, kuman ini tidak bersifat piogenik, malahan
bersifat menekan pertumbuhan sel polimorfonuklear dan eosinofil. Kuman ini
memiliki beberapa antigen yang penting dalam diagnosis imunologis, yaitu
antigen O (somatic terdiri dari zat
komplek lipopolisakarida), antigen H
(flagella), antigen Vi (virulensi) dan
OMP (outer membrane protein).
a. Antigen dinding sel (O) yang
merupakan lipopolisakarida dan bersifat spesifik group.
b. Antigen Flagella (H) yang merupakan
komponen protein berada dalam flagella dan bersifat spesifik spesies.
c. Antigen Virulen (Vi) merupakan
polisakarida dan berada di kapsul yang melindungi seluruh permukaan sel.
Antigen Vi dapat menghambat proses aglutinasi antigen O oleh anti O serum dan
melindungi antigen O dari proses
fagositosis. Antigen Vi berhubungan dengan daya invasife bakteri dan
efektivitas vaksin. Salmonella typhi menghasilkan endotoksin yang merupakan
bagian terluar dari dinding sel, terdiri dari antigen O yang sudah dilepaskan,
lipopolisakarida dan lipid A. Ketiga antigen tersebut di dalam tubuh akan
membentuk antibody aglutinin.
d. Outer Membrane Protein (OMP)
merupakan bagian dari dinding sel terluar yang terletak di luar membrane
sitoplasma dan lapisan peptidoglikan yang membatasi sel dengan lingkungan
sekitar. OMP berfungsi sebagai barier fisik yang mengendalikan masuknya zat dan
cairan ke dalam membrane sitoplasma. Selain itu, OMP juga berfungsi sebagai
reseptor untuk bakteriofag dan bakteriosin. OMP sebagian besar terdiri dari
protein purin, berperan dalam pathogenesis demam tifoid dan merupakan antigen
yang penting dalam mekanisme respon imun penjamu. Sedangkan protein nonpurin
hingga kini fungsinya belum diketahui secara pasti.
Salmonella typhi hanya dapat hidup pada tubuh
manusia. Sumber penularan berasal dari tinja dan urin karier, dari penderita
pada fase akut dan penderita pada fase penyembuhan.
Gejala
klinis yang pertama timbul disebabkan oleh bakteremia yang menyebabkan gejala
toksik umum, seperti letargi, sakit kepala, demam dan bradikardia. Beberapa
factor yang mempengaruhi manifestasi klinis dan beratnya penyakit, yaitu strain
S. typhi, jumlah mikro ororganisme yang tertelan, keadaan umum
dan status nutrisi, status imunologis dan factor genetik. Gejala disebabkan
oleh gangguan sistem retikuloendotelial, seperti kelainan hematologis, gangguan
faal hati dan nyeri perut.
Masa tunas
biasanya lima sampai empat belas hari, tetapi juga bisa sampai lima minggu.
Penyakit timbul berangsur, mulai dengan tanda malaise, anoreksia, nyeri kepala,
nyeri badan, letargi dan demam (tidak selalu khhas, mirip influenza).
Pada
minggu pertama terdapat demam remiten yang berangsur makin tinggi dan hampir
selalu disertai dengan nyeri kepala. Biasanya terdapat batuk kering dan tidak
jarang ditemukan epistaksis. Hampir selalu ada rasa tidak enak atau nyeri pada
perut, konstipasi serta diare. Kelainan makulopapular berupa roseola
berdiameter 2-5 mm terdapat pada kulit perut bagian atas dan dada bagian bawah,
tampak selama dua sampai empat hari pada minggu pertama.
Pada
minggu kedua, demam umumnya menetap tinggi (demam kontinu) mencapai 38,30C-39,40C.
Keadaan umum penderita makin menurun, apatis, bingung, kehilangan kontak dengan
orang sekitar, tidak bisa istirahat atau tidur. Lidah tertutup selaput tebal
dan kehilangan nafsu makan serta minum. Penderita tampak sakit berat, perut
tampak distensi dengan daerah yang meteorismus/timpani karena konstipasi,
penumpukan tinja dan berkurangnya tonus lapisan otot intestine dan lambung.
Memasuki
minggu ketiga penderita mecapai tahap typhoid
state yang ditandai dengan disorientasi, insomnia, bingung, lesu dan tidak
bersemangat. Penderita tampak suram, tanpa ekspresi, kelopak mata setengah
terbuka, dilatasi pupil, slack jaw, mulut dan bibir kering. Nafas cepat dan
dangkal dengan nada stagnasi di basal paru. Abdomen tampak lebih distensi dari
sebelumnya. Nodus Peyer mungkin mengalami nekrotik dan ulserasi sehingga dapat
timbul perdarahan dan perforasi sewaktu-waktu. Saat ini penderita mengalami
berak lembek berwarna coklat tua atau kehijauan dan berbau, yang dikenal dengan
pea-soup diarrhoea, tetapi penderita
mungkin masih mengalami konstipasi. Pada akhir minggu ketiga suhu menurun
secara lisis dan mencapai normal pada minggu berikutnya.
Tifus
abdomenalis dapat kambuh satu sampai dua minggu setelah demam hilang. Kambuhan
ini terjadi ringan ataupun berat dan mungkin terjadi dua atau tiga kali.
Gangguan
pada saluran pencernaan seperti lidah kotor yaitu ditutupi selaput kecoklatan kotor, ujung
dan tepi kemerahan, jarang disertai tremor. Hati dan limpa membesar yang nyeri
pada perabaan, terdapat
konstipasi atau diare. Gangguan kesadaran. Kesadaran yaitu apatis sampai somnolen. Gejala lain “ROSEOLA” (bintik-bintik kemerahan karena emboli
hasil dalam kapiler kulit) (Rahmad Juwono, 1996).
3. PEMERIKSAAN DIAGNOSTIK/PENUNJANG
Untuk
memastikan diagnosis perlu dilakukan pemeriksaan laboratorium antara lain sebagai berikut:
a. Pemeriksaan Darah Lengkap
Pada
penderita tifoid, pemeriksaan darah yang dilakukan sangat bervariasi tergantung
pada masa sakit. Awalnya, penderita tidak mengalami anemia tetapi pada pasien
yang tidak mendapat antibiotic anemia berkembang dengan cepat dan mencapai
titik terendah pada minggu ketiga. Anemia disebabkan karena kombinasi berbagai
hal, yaitu hemolisis, penekanan sumsum tulang dan kehilangan darah akibat occult blood loss.
Penderita
thypoid jumlah leukosit bisa normal tapi bervariasi antara 1200-20000 sel/mm3.
Lekositosis dapat timbul saat hari ke 7-10, kemudian berkembang menjadi leukopenia (terutama neutropenia) hingga
mencapai titik terparah pada minggu ke tiga. Bila terjadi leukositosis bisa
berasal dari bakterimia, peritonitis oleh karena perforasi usus/terjadi
komplikasi ektraintestinal lainnya. Jumlah leukosit biasanya normal atau
bergeser sedikit ke kiri, tergantung dari beratnya infeksi dan efek regenerasi
yang lebih besar dari efek degenerasi. Eosinofil dan basofil menghilang diikuti
penuruti penurunan limfosit, secara bertahap eusinofil dan basofil muncul
kembali diikuti meningkatnya limfosit dan monosit setelah minggu kedua. Pada
saat terjadi limfositosis relatif dan eosinofilia dan pergeseran kembali ke
normal. Dapat pula terjadi berbagai gangguan sistem hematologi yaitu pendarahan
akut, sindroma uremia hemolitik, anemia hemolitik dan DIC. Hook (1985)
melaporkan terjadi gangguan pada sistem pembekuan darah yang sesuai dengan
keadaan DIC pada sekitar 50% penderita termasuk trombositopenia,
hipofibrinogenemia dan peningkatan fibrin degradation product. Walaupun secara
laboratoris didapati adanya kelainan, tetapi DIC mungkin hanya tampak sebagai
manifestasi subklinis. Tidak didapatkan hubungan antara kelainan tadi dengan
perdarahan yang tampak secara klinis dan kelainan pembekuan tadi akan membaik
dengan sendirinya sejalan dengan perbaikan klinis.
Beberapa fungsi pemerikasaan yang
dilakukan dalam pemeriksaaan darah lengkap, yaitu :
1) Pemeriksaan
Leukosit
Pemeriksaan leukosit pada penderita
Thyoid berfungsi untuk :
-
Mengetahui kelainan sel darah putih yang bertanggung
jawab terhadap imunitas tubuh
-
Ealuasi infesksi bakteri dan virus
-
Proses metabolik dan keganasan sel
darah putih
2) Pemeriksaan
Trombosit
Pemeriksaan
trombosit pada penderita Thyoid berfungsi untuk :
-
Mengetahui proses pembekuan dalam darah
-
Mengetahui gangguan pembekuan darah
-
Pada pemeriksaan Trombosit nilai
normalnya 150 – 450 (103/µl)
3)
Pemeriksaan Hematokrit
Pemeriksaan hematokrit pada penderita
Thyoid berfungsi untuk :
-
Mengetahui perbandingan antara sel
darah merah, sel darah putih dan trombosit dengan plasma
-
Nilai normalnya :
untuk laki – laki = 42 – 52 %
untuk wanita = 37 – 47 %
4)
Pemeriksaan Eritrosit
Pemeriksaan eritrosit pada penderita
Thyoid berfungsi untuk :
-
Untuk mengetahui fungsi sel darah merah
yang membawa oksigen ke seluruh tubuh
-
Nilai normalnya :
Laki – laki = 4,4 -5,9 (106/ µl)
Wanita = 3,8 – 5,2 (106/ µl)
5)
Pemeriksaan Hemoglobin
Pemeriksaan hemoglobin pada penderita Thyoid berfungsi untuk :
-
Untuk mendeteksi adaanya anemia dan
penyakit ginjal
-
Nilai normalnya
Laki – laki = 13 mg %
Wanita =
11,5 mg %
b. Pemeriksaan Uji Widal
Pemeriksaan
serologi untuk
demam tifoid adalah uji Widal yang mengukur antibody aglutinasi antigen O dan
H. Uji Widal mempunyai manfaat apabila sensitifitas, spesifikasi dan nilai normal
pada orang sehat dan penderita demam non tifoid dari laboratorium yang dipakai
sudah diketahui sebelumnya.
Pada
pederita demam tifoid, antibody O merupakan kelas Ig lebih dulu meningkat pada
tahap awal dan menunjukkan respon serologis pada fase akut. Antibodi H
merupakan respon serologis pada fase akut. Sedangkan antibody H yang merupakan
kelas Ig G meningkat kemudian dan bertahan lebih lama. Uji serologis Widal
ternyata tidak spesifik karena (1) semua Salmonella group D mempunyai antigen
O-9 yang sama dengan Salmonella thypi. Selain itu, Salmonella group A dan B
juga mempunyai antigen O-12 yang sama dengan sekitar 60 Salmonella group D
termasuk S thypi, (2) semua
Salmonella group D mempunyai fase 1-d antigen H yang sama dengan S thypi, (3) titer antibody H masih
dalam keadaan tinggi selama periode yang panjang setelah imunisasi atau
infeksi. Hasil akhir yang diharapkan pada uji Widal adalah terjadinya reaksi
kompleks antigen-antibodi yang dapat dilihat sebagai aglutinasi di bagian bawah
tabung. Reaksi silang dapat terjadi apabila antibody yang dihasilkan dari
antigen non tifoid bereaksi dengan antigen-tifoid yang spesifik. Beberapa
penyakit lain dapat bereaksi silang dengan antigen S thypi, seperti malaria, dengue, tuberculosis meller,
endokarditis, penyakit hati kronik, brusellosis dll.
Pemeriksaan
Widal dikatakan mempunyai sensitifitas yang rendah karena sejumlah pasien yang
memberi hasil positif pada biakkan S.
thypi tidak menunjukkan peningkatan titer antibody, pada penderita yang
membentuk antibody seringkali kadar antibody mulai meningkat sebelum munculnya
gejala klinis sehingga sulit dideteksi adanya peningkatan titer sebanyak 4
kali.
Titer Widal biasanya angka kelipatan :
1/32, 1/64, 1/160, 1/320, 1/640.
-
Peningkatan titer uji widal 4 kali
(selama 2-3 minggu) : dinyatakan positif
-
Titer 1/160 : masih dilihat dalam satu
minggu kedepan, apakah ada kenaikan titer. Jika ada, dinyatakan positif
-
Jika satu kali pemeriksaan langsung
1/320 atau 1/640, langsung dinyatakan positif pada pasien dengan gejala klinis
khas.
c. Pemeriksaan Isolasi Kuman
Diagnosis
pasti demam tifoid dilakukan dengan isolasi S.
thyphi. Isolasi kuman penyebab demam tifoid dapat dilakukan dengan
melakukan biakan dari berbagai tempat dalam tubuh.
Sensitivitas
biakan darah yang paling baik adalah selama minggu pertama sakit, dapat positif
sampai minggu kedua dan setelah itu kadang-kadang saja ditemukan hasil positif.
Telah
diketahui bahwa berbagai faktor mempengaruhi hasil isolasi kuman. Jumlah kuman
yang beredar dalam darah sangat rendah dan kebanyakan berada dalam sel
mononuclear. Terdapat faktor serum (antibody, komplemen, dll) yang dapat
menghambat atau membunuh kuman. Oleh karena itu, dalam teknik isolasi kuman
harus diambil jumlah sampel darah yang cukup (5-10 ml darah), dengan media yang
sesuai dan pengenceran yang cukup, sehingga faktor serum kadarnya lebih rendah
dari yang diperlukan untuk efek bakterisidal. Selain itu dapat dengan cara
membubuhkan bahan yang dapat menetralkan efek inhibisi faktor serum misalnya
Liquoid. Bila bahan yang digunakan untuk biakan adalah blood clot, penambahan streptokinase
dapat memperbaiki hasil isolasi.
Penelitian
yang dilakukan oleh Lesmana dkk(1992)mengenai isolasi kuman S. typhi dengan blood cell layer culture menyimpulkan
bahwa bila sediaan darah disimpan selama < 24 jam sebelum dibiakkan maka
hasil dari biakkan blood cell layer
sedikit lebih baik sari sedian whole
blood. Sedian blood cell layer
yang disimpan lebih dulu 24 jam memberikan hasil positif yang lebih rendah
(dari 93,8% menjadi 86,9%), hal ini disebabkan karena S.thyphi terpapar lebih lama dengan komponen darah yang bersifat
bakterisidal. Sebaliknya dengan biakan dari sediaan whole blood yang disimpan > 24 jam memberi hasil positif yang
lebih baik (81,3% menjadi 95,7%). Dalam hal ini S.typhi dapat tetap bertahan karena komponen darah dinaktifasi oleh
media empedu. Sensitifitas metoda biakan kuman berkurang dengan penggunaan
antibiotika dan perbandingan culture
broth terhadap darah yang lebih pekat. Dengan pemeriksaan biakan darah
beberapa kali diharapkan didapat hasil yang lebih baik. Laporan dari Afrika
Selatan menyatakan bahwa dengan menambahkan streptokinase
pada bekuan darah memberi hasil 50% lebih sensitive jika dibandingkan dengan
biakan darah yang berasal dari whole
blood. Akan tetapi hasil serupa tidak didapatkan dari penelitian serupa di
Indonesia.
Keterbatasan teknik biakan yang
konvensional adalah lamanya waktu yang dibutuhkan untuk penanaman hingga
identifikasi kuman dalam biakan yaitu yang paling sedikit membutuhkan waktu
48-72 jam. Penelitian terbaru dari fraksi sel mononuclear dari darah dengan
cara melakukan konsentrasi kuman dengan cara lysis centrifugation. Dengan demikian diharapkan 100% organisme
yang dibiakkan dapat diidentifikasi dalam waktu 10 jam.
4.
KOMPLIKASI
Demam tifoid
merupakan penyakit yang memberikan gejala lokal sistemik. Selain gambaran
klinis yang diuraikan diatas, dapat terjadi gambaran lain yang tidak biasa yang
merupakan gambaran demam tifoid atau sering diistilahkan dengan komplikasi. 1). Komplikasi pada demam tifoid ada
beberapa macam, yaitu :
a. Perforasi Usus
Biasanya terjadi pada minggu ketiga tetapi bisa terjadi
selama masa sakit. Selain gejala yang biasa ditemukan pada demam tifoid,
penderita mengeluh berforasi nyeri
perut hebat di kuadran kanan tapi juga dapat menyebar. Abdomen tampak tegang,
dengan nyeri lepas dan hilangnya pekak hati dan bising usus. Perforasi
menyebabkan tekanan darah turun, nadi cepat dan timbul nyeri hebat.
b. Perdarahan Usus
Merupakan perdarahan ringan dan tidak perlu transfusi darah.
Pendarahan hebat dapat menyebabkan syok, tetapi biasanya sembuh spontan tanpa
pembedahan.
c. Manifestasi Pulmonal
Pada sebagian kasus didapatkan batuk ringan yang disebabkan
oleh bronchitis. Pneumonia bisa merupakan infeksi sekunder dan dapat timbil
pada awal sakit atau fase akut lanjut.
d. Komplikasi Hematologis
Depresi sumsum tulang belakang yang toksik pada penderita
dengan manifestasiklinis yang berat, menyebabkan terjadinya anemia,
neotropenia, granulositopenia dan trombositopenia. Anemia hemolitik akut bervariasi
pada beberapa penderita ditandai dengan penurunan hemoglobin secara tiba-tiba
tanpa adanya pendarahan disertai hemoglobinuria dan gambaran hemolisis pada pemeriksaan darah tepi.
Hemolisis akut dijumpai pada pasien G6PD yang menderita demam tifoid dan dipicu
dengan pemakaian klorafenikol.
e. Manifestasi Neuropsikiatri
Manifestasi ini dilaporkan dengan bervariasi gejala, seperti
sakit kepala, meningismus sampai gangguan kesadaran (disorientasi sampai
delirium, stupor dan koma). Manifesestasi lainnya adalah kejang, thypoid meningitis, ensefalomielitis,
transverse myelitis dengan paraplegia, neuritis dan syndrome Guilan Barre.
Meningiti kerena Salmonella kebanyakan terjadi pada bayi.
f. Manifestasi Kardiovaskular
Myokarditis
ditemukan pada beberapa penderita tifoid dengan manifestasi klinis
bervariasi mulai dari asimptomatik sampai nyeri dada, payah jantung, aritmia atau syok kardiogenik. Bila
muncul pada anak kecil, miokarditis merupakan komplikasi yang serius. Gambaran
elektrokardiogram sama seperti gambaran pada miokardium oleh sebab lain.
g. Manifestasi Hepatobilier
Komplikasi hepatobilier yang biasa
ditemukan adalah hepatitis tifofosa yang asimptomatik ditandai dengan
penigkatan SGOT dan SGPT. Kolesitis akut dan
ikterus yang tidak atau disertai dengan peningkatan enzim didapatkan pada beberapa
kasus. Kolesitis akut atau kronis dapat terjadi beberapa bulan atau tahun setelah
menderita demam tifoid, tapi jarang ditemukan pada anak- anak.
h. Manifestasi Urogenital
Sebanyak
25% penderita demam tifoid pernah mengeksresikan S.typhi dalam air kemih selam masa sakit.
Kelainan yang paling sering ditemukan adalah proteinuria
yang bersifat sementara. Mnifestasi lain yang mingkin terjadi adalah sindrom
nefrotik, sistisis, pielonefritis dan gagal ginjal.
2). Komplikasi ekstra intestinal.
a. Kegagalan sirkulasi perifer (renjatan Kardiovaskuler
: sepsis) miokarditis, trombosis, dan tromboflebitie.
b. Darah : anemia hemolitik, tromboritopenia, sindrom
uremia hemoliti
c. Paru : pneumoni, empiema, pleuritis.
d. Hepar
dan kandung empedu : hipertitis dan kolesistitis.
e.Ginjal
: glomerulonefritis, pielonefritis, dan perinefritis
f. Tulang
: oeteomielitis, periostitis, epondilitis, dan arthritis.
g. Neuropsikiatrik : delirium, meningiemus, meningitie,
polineuritie, perifer, sindrom Guillan-Barre, psikosis dan sindrom katatonia.
h. Pada
anak-anak dengan demam paratifoid, komplikasi lebih jarang
terjadi.
Komplikasi sering terjadi pada
keadaan tokremia berat dan kelemahan umum, terutama bila perawatan pasien
kurang sempurna (Rahmad Juwono, 1996).
5. PENATALAKSANAAN MEDIS
Pengobatan/penatalaksaan pada
penderita typus abdominalis adalah
sebagai berikut:
a. Isolasi penderita dan desinfeksi
pakaian dan ekskreta.
b. Perawatan yang baik untuk
menghindari komplikasi.
c. Tirah baring total/istirahat selama
demam sampai dengan 2 minggu. Seminggu kemudian boleh duduk selanjutnya berdiri
dan berjalan.
d. Diet makanan harus mengandung cukup
cairan, kalori dan tinggi protein, tidak boleh mengandung banyak serat, tidak
merangsang maupun menimbulkan banyak gas.
e.
Obat
Antibiotik, yaitu Kloramfenikol 100mg/kgBB/hari
dibagi dalam 4 dosis selama 10 hari. Dosis maksimal klorafenikol 2gr/hari. Klorafenikol
tidak boleh diberikan bila jumlah leukosit ≤ 2000/ul. Bila pasien alergi dapat
diberikan golongan penisilin (Ampisillin
dan Amoksisilin) atau Kontrimoksazol.
6.
PENCEGAHAN
1). Usaha terhadap lingkungan hidup :
a. Penyediaan
air minum yang memenuhi
b. Pembuangan
kotoran manusia (BAK dan BAB) yang hygiene
c.
Pemberantasan lalat.
d.
Pengawasan terhadap rumah-rumah dan penjual makanan.
2). Usaha terhadap manusia.
a. Imunisasi
b. Pendidikan kesehatan pada
masyarakat : hygiene sanitasi personal hygiene. (Mansjoer, Arif 1999).
B. ASUHAN
KEPERAWATAN PADA MASALAH THYPOID
1. PENGKAJIAN
PENGKAJIAN PSIKO -
SOSIO - SPIRITUAL
1.
Pandangan pasien dengan
kondisi sakitnya.
Pasien menyadari kalau dia berada dirumah sakit dan dia
mengetahui bahwa dia sakit dan perlu perawatan tetapi dia masih ketakutan
dengan lingkungan barunya.
2.
Hubungan pasien dengan
tetangga, keluarga, dan pasien lain.
Hubungan pasien dengan tetangga dan keluarga sangat baik, banyak
tetangga dan sanak saudara yang menjenguknya di rumah sakit. Sedangkan hubungan
dengan pasien lain tidak begitu akrab.
3.
Apakah pasien terganggu
dalam beribadah akibat kondisi sakitnya.
Pasien beragama Hindu, dalam menjalankan ibadahnya pasien
dibantu oleh keluarganya. Ibu pasien selalu mengajakya berdoa untuk
kesembuhannya.
PEMERIKSAAN FISIK
1.
Keadaan Umum : pasien
tampak lemah.
2.
Kesadaran : composmentis.
3.
Kepala : bentuk kepala
simetris, rambut hitam, pendek dan lurus dengan penyebaran yang merata dan tidak ada lesi.
4.
Mata : letak simetris,
konjungtiva tidak anemis, sklera tidak ikterik.
5.
Hidung : pernapasan tidak
menggunakan cuping hidung, tidak ada polip, keadaan bersih.
6.
Mulut : tidak ada
stomatitis, bibir tidak kering.
7.
Gigi : kotor dan terdapat
caries
8.
Lidah : kotor
9.
Telinga : pendengaran
baik, tidak ada serumen.
10.
Leher : tidak ada pembesaran
kelenjar thyroid.
11.
Dada : simetris,
pernapasan vesikuler.
12.
Abdomen : nyeri tekan pada
epigastrium.
13.
Ekstremitas : ekstremitas
atas, tangan kanan terpasang infus dan aktifitasnya dibantu oleh keluarga dan
bawah, tidak ada lesi
14.
Anus : tidak ada haemorroid.
15.
Tanda - tanda vital :
Tekanan Darah: 120/80 mmHg
Nadi : 120 x/menit
Suhu : 39° C
Respirasi : 24
x/menit
16. Hasil Laboratorium
a.
Hematologi
·
Hb : 11,6 d/dl (14 – 18
d/dl)
·
Ht : 34,7% (34 – 48%)
·
Entrosit : 4,11 juta/uI (3,7
– 5,9.106 juta/uI)
·
VER : 84,5 fl (78 – 90 fl)
·
KHER : 33,6 g/dl (30 – 37
g/dl)
·
Leukosit : 12.200 /uI (4,6
– 11.103 /uI)
·
LED 1 jam : 40 /1 jam (P =
7 – 15 /jam)
2
jam : 80
/1jam (L = 3 -11 /jam)
·
Trombosit : 232.000 /uI
(150 – 400.103 /uI)
Hitung
jenis:
·
Eosinofil : Segmen: 91%
·
Basofil : Limfosit: 9%
·
N. Batang : Monosit
b.
Bakteriologi Serogi
Widal
·
St - O 1/320
·
St - H 1/160
·
St - AH –
·
Spt - BH 1/320
c. Urine
·
Phisis = warna: kuning
·
Kimia = PH : agak keruh
·
Protein :- (negatif)
·
Glukosa : - (negatif)
·
Sedimen = epitel : +
·
Lekosit : + (6 – 8)
·
Eritrosit : + (1 -2)
·
Kristal : - (negatif)
·
Silinder : - (negatif)
2. DIAGNOSA KEPERAWATAN
a. Hipertermi berhubungan dengan tidak
efektifnya termoregulasi sekunder terhadap infeksi/inflamasi
b. Nyeri akut berhubungan dengan komplikasi
pada hepar, yaitu hepatosplenomegali yang diaktifkan oleh S. thypii
c. Perubahan nutrisi kurang dari
kebutuhan berhubungan dengan menurunnya nafsu makan sekunder tehadap mual.
d. Intoleransi aktivitas berhubungan
dengan kelemahan
e. Kurang pengetahuan orang tua
berhubungan dengan kurang informasi tentang penyakit, penyebab penyakit dan
pengobatan
f. Konstipasi berhubungan dengan
pemasukkan nutrisi yang tidak adekuat dan imobilisasi
g. Kekurangan cairan berhubungan dengan
perdarahan dan perforasi akibat komplikasi pada usus halus
h. Penyebaran
infeksi berhubungan
dengan imunitas
tubuh primer menurun
3. PERENCANAAN KEPERAWATAN
a. Prioritas Masalah
Prioritas
disusun berdasarkan kebutuhan dasar Maslow dan berat ringannya masalah yang dapat mengancam jiwa
pasien.
1.
Hipertermi
b. Rencana Perawatan (Renpra)
1. Hipertermi
Tujuan : Suhu tubuh kembali
normal
Kriteria
Evaluasi :
·
Mengidentifikasi
factor-faktor resiko hipertermi
·
Menurunkan
factor-faktor resiko hipertermi
·
Mempertahankan
suhu tubuh normal
Intervensi :
Ø Beri kompres hangat, hindari
penggunaan alcohol
R/ menghindari penurunan secara progresif dan mencegah
kekeringan kulit
Ø Anjurkan pasien banyak minum
R/ mengganti cairan tubuh yang hilang akubat evaporasi
Ø Anjurkan pasien menggunakan pakaian
tipis dan mudah menyerap keringat
R/ membantu proses evaporasi dan memberi rasa nyaman
Ø Observasi intake dan output tiap
hari, tanda vital tiap 6 jam/lebih sering
R/ deteksi dini kekurangan cairan dan tanda vital merupakan
acuan untuk keadaan umum
Ø Batasi pengunjung 1-2 orang
R/ sirkulasi yang bagus membantu proses konveksi
Ø Kolaborasi pemberian cairan
intravena dan obat antipiretik sesuai program
R/ memenuhi kebutuhan cairan secara parenteral, obat
antipiretik untuk menurunkan suhu tubuh
4. IMPLEMENTASI
Implementasi adalah tindakan yang
dilakukan sesuai dengan rencana asuhan keperawatan yang telah disusun
sebelumnya berdasarkan tindakan yang telah dibuat, dimana tindakan yang
dilakukan mencangkup tindakan mandiri dan kolaborasi. (Tarwoto &
Wartonah,2003).
5. EVALUASI
Evaluasi perkembangan pasien dapat
dilihat dari hasilnya, tujuannya adalah untuk mengetahui sejauh mana tujuan
perawatan dicapai dan memberikan umpan balik terhadap asuhan keperawatan yang
diberikan. Evaluasi yang bisa diberikan pada pasien thypoid, antara lain :
a. Suhu tubuh kembali normal
Jika
tujuan tidak tercapai, maka perlu dikaji ulang letak kesalahan dan dicari jalan
keluarnya kemudian catat yang ditemukan serta apakah perlu dilakukan perubahan
intervensi.